Tout sur la rétinopathie diabétique
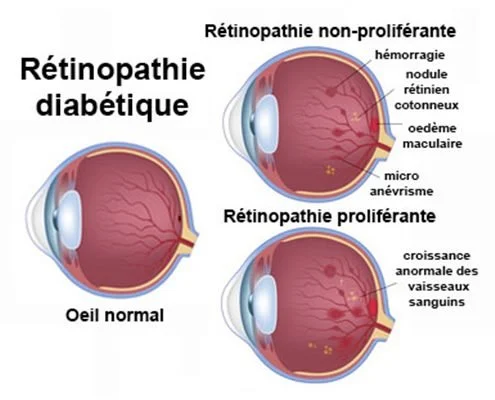
La rétinopathie diabétique est une maladie dégénérative des vaisseaux sanguins de la rétine qui survient chez les personnes atteintes de diabète. Plusieurs facteurs favorisent la survenue d’une rétinopathie diabétique et accélèrent sa progression : L’ancienneté du diabète, le niveau de glycémie, un diabète instable, l’hypertension artérielle, le tabagisme. La rétinopathie diabétique représente une cause importante de cécité. Cependant, dépistée à temps, cette maladie peut être traitée correctement. Il existe 2 cas de rétinopathie diabétique.
La rétinopathie non proliférante : également connue sous le nom de rétinopathie diabétique non proliférative ou RDNP, est l'un des stades précoces de la rétinopathie diabétique. Dans cette forme de la maladie, des altérations des vaisseaux sanguins de la rétine se produisent, mais elles ne sont pas encore accompagnées de la prolifération de nouveaux vaisseaux sanguins anormaux. Les caractéristiques de la RDNP comprennent la présence de micro-anévrismes et de microhémorragies. Bien que moins grave que la rétinopathie proliférative, la RDNP nécessite toujours une surveillance attentive, car elle peut évoluer vers des stades plus avancés de la maladie si elle n'est pas traitée ou contrôlée efficacement. Il est essentiel de consulter un ophtalmologiste régulièrement pour un dépistage et un suivi appropriés de la rétinopathie diabétique, même aux premiers stades.
La rétinopathie proliférante : une forme avancée et potentiellement grave de la rétinopathie diabétique, se caractérise par la prolifération anormale de nouveaux vaisseaux sanguins dans la rétine. Ces vaisseaux sanguins anormaux sont fragiles et sujets aux saignements, ce qui peut entraîner une vision altérée. En outre, la rétinopathie proliférative peut causer de vastes territoires d'ischémie, une diminution significative de l'irrigation sanguine dans la rétine. En conséquence, la rétinopathie proliférative est souvent associée à des symptômes plus graves, tels que des hémorragies du vitré oculaire, une perte soudaine de la vision, et un risque accru de décollement de la rétine.
Symptômes
Les symptômes de la rétinopathie diabétique peuvent varier en fonction de la sévérité de la maladie. Au début, il est possible que vous ne ressentiez aucun symptôme, d'où l'importance des examens réguliers chez votre ophtalmologiste pour un dépistage précoce. Cependant, à mesure que la rétinopathie diabétique progresse, les symptômes suivants peuvent se manifester :
Baisse progressive de la vision : Vous pourriez remarquer que votre vision devient progressivement moins nette. Les objets peuvent sembler flous ou déformés.
Vision trouble : Votre vision peut devenir floue ou trouble, rendant difficile la mise au point sur les objets. Taches sombres ou points lumineux : Vous pourriez voir des taches sombres (hémorragies rétiniennes) ou des points lumineux dans votre champ de vision.
Perte de la vision des détails : Vous pourriez avoir du mal à voir les détails fins, ce qui peut rendre la lecture ou la reconnaissance des visages difficile.
Vision déformée : Les lignes droites peuvent sembler ondulées ou déformées, un phénomène connu sous le nom de métamorphopsie. Perte de la vision périphérique : Vous pourriez constater que votre champ de vision latéral diminue, ce qui peut affecter votre capacité à percevoir les objets sur les côtés.
Sensibilité à la lumière : Vous pourriez devenir plus sensible à la lumière, ce qui peut provoquer une gêne accrue en plein jour ou face à des lumières vives.
Vision nocturne altérée : Vous pourriez avoir des difficultés à voir dans l'obscurité ou à distinguer les objets la nuit. Il est important de noter que certains de ces symptômes peuvent indiquer une rétinopathie diabétique avancée. Si vous êtes atteint de diabète, il est essentiel de subir des examens oculaires réguliers, même en l'absence de symptômes, pour détecter tout problème à un stade précoce. Une détection précoce permet une prise en charge plus efficace de la maladie pour préserver votre vision. Si vous présentez l'un de ces symptômes, consultez immédiatement un ophtalmologue.
Le diagnostic de la rétinopathie diabétique se déroule comme suit :
Interrogatoire médical : Votre ophtalmologue commencera par recueillir des informations sur votre historique médical, notamment votre diagnostic de diabète, sa durée, la gestion de votre glycémie et tout antécédent de rétinopathie diabétique ou d'autres problèmes oculaires.
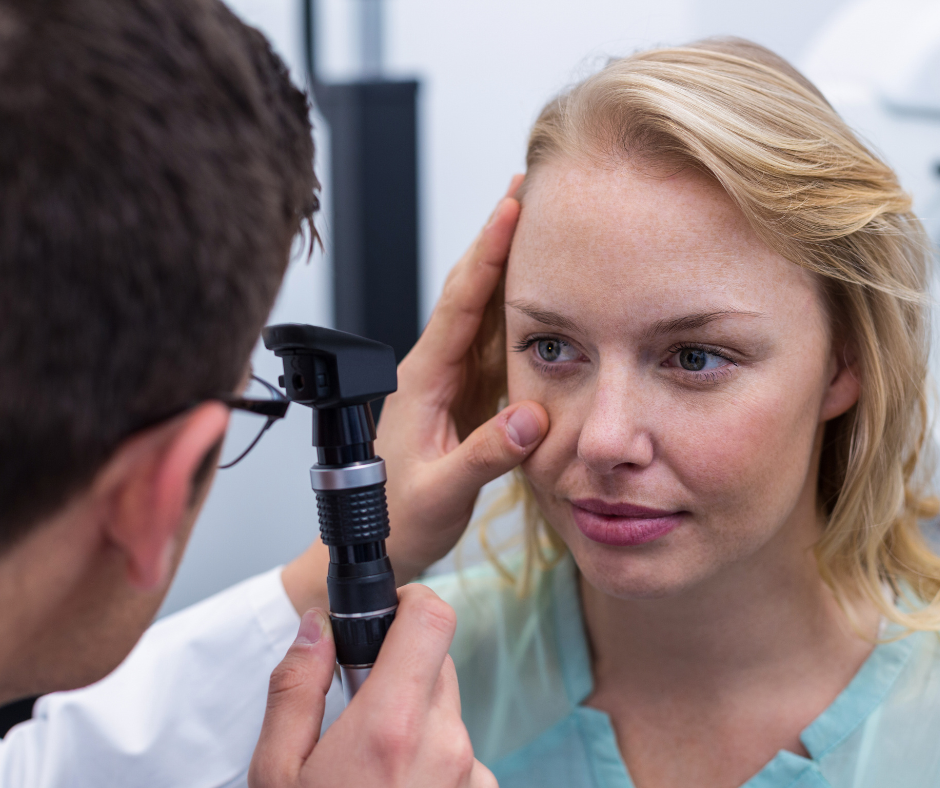
Examen de la rétine au moyen d’un ophtalmoscope : L’ophtalmologue utilisera un instrument spécial appelé ophtalmoscope pour examiner l'intérieur de vos yeux, en particulier la rétine. Cet examen permet d’examiner de près les vaisseaux sanguins de la rétine et de détecter des signes de rétinopathie diabétique, tels que des hémorragies, des micro-anévrismes, et des néovaisseaux.
Examen de la rétine au moyen d’une angiographie à la fluorescéine : Dans certains cas, l'ophtalmologiste peut recommander une angiographie à la fluorescéine, qui permet de détecter les signes de saignements des vaisseaux sanguins. Cette technique permet de localiser avec précision les régions de la rétine susceptibles de saigner.
Examen de la rétine au moyen d’un ophtalmoscope
Le traitement de la rétinopathie diabétique dépend de la gravité de la maladie et des symptômes que vous présentez. Voici les principales options de traitement
Diagnostiquée à temps la rétinopathie diabétique peut être traitée efficacement. Lorsque des lésions diabétiques débutantes sont découvertes, elles doivent être stabilisées.
Photocoagulation au laser : La photocoagulation au laser est l'un des traitements les plus courants pour la rétinopathie diabétique. Elle consiste à utiliser un laser pour traiter les zones d’ischémie, ce qui amène une régression des vaisseaux anormaux. Ce traitement vise à réduire l'œdème rétinien et à prévenir la progression de la maladie. Il peut nécessiter plusieurs séances. Le laser est très efficace mais, à la suite du traitement, il arrive que certaines personnes notent une baisse de la vision périphérique et de la vision nocturne.
Les injections intraoculaires : L’ophtalmologue peut aussi utiliser des injections intraoculaires, en cas d’œdème maculaire diffus. Les produits utilisés sont alors soit des corticoïdes (triamcinolone ou Ozurdex), soit des antiangiogéniques AntiVEGFs (Lucentis). Des injections répétées sont souvent nécessaires, car l’efficacité des différents agents pharmacologiques est limitée dans le temps.
Vitrectomie : En cas de rétinopathie diabétique proliférative avec hémorragie du vitré, une vitrectomie peut être recommandée. Cette procédure consiste à retirer le corps vitré, la substance gélatineuse à l'intérieur de l'œil, et à traiter les saignements et les cicatrices sur la rétine.
La prise en charge réussie de la rétinopathie diabétique dépend essentiellement du contrôle des facteurs sous-jacents. Maintenir un taux de sucre sanguin équilibré est crucial pour retarder le développement de cette maladie chez les personnes atteintes de diabète.